전정편두통 환자에서 비디오 두부충동검사로 확인되는 반고리관의 이상 소견과 증상 호전과의 관계
Canal Dysfunction Detected by Video Head Impulse Test in Patients with Vestibular Migraine and Its Relationship with Symptomatic Improvement
Article information
Trans Abstract
Objectives:
Video head impulse test (vHIT) can evaluate function of the vestibuloocular reflex for high frequency range of head rotation. We aimed to characterize the abnormal patterns of canal dysfunction by vHIT in vestibular migraine (VM) and evaluate the relationship between the presence of canal dysfunction and symptomatic improvement.
Methods:
Eighty-seven patients with VM were included. Abnormality of vHIT at the initial examination was determined by the vHIT gain and the degrees of the corrective saccades at each canal and each side. The relationship between the abnormal patterns and the symptomatic improvement (no need for preventive medication) after modification of life styles and preventive medications for 1, 3, and 6 months was evaluated.
Results:
Abnormal vHIT of the lateral canal was 13.8% when determined by the gain criteria and 31.0% when based on both gain and corrective saccade, regardless of the side. Abnormal vHIT of the superior and posterior canals were 18.4% and 27.6%, regardless of the side. Abnormal vHIT at any canal and side was observed in 47%. Patients showed symptomatic improvement in 29.9%, 71.3%, and 88.5% after modification of life styles and preventive medications for 1, 3, and 6 months. Abnormal vHIT results of canals were significantly related to the poor response to preventive mediations.
Conclusions:
Prolonged preventive medication was required for symptomatic improvement in VM patients when vHIT results of any canals were abnormal, suggesting that peripheral vestibular abnormality is closely related to the pathophysiology of vestibular migraine.
서 론
전정편두통은 재발성 현훈과 두통을 동반하는 질환으로 간헐적 현훈을 유발하는 가장 흔한 질환 중 하나이며, 인구의 약 1%에서 발생한다는 보고가 있을 정도로 매우 흔한 질환이다[1]. 기존에 편두통과 전정기능 저하의 연관성에 대한 많은 보고가 있어왔으며[2,3], 이러한 전정편두통의 특성에 대한 다양한 연구를 바탕으로 최근에 전정편두통은 하나의 질환으로 인정받게 되었다[4]. 전정편두통 환자는 최소한 5회 이상의 어지럼 발작이 있어야 하며, 전조 증상을 포함하거나 포함하지 않는 편두통을 앓은 병력이 있고, 현훈 발생 시 50% 이상에서 두통을 동반한다. 어지럼과 두통을 유발하는 전정편두통은 일상생활과 직업에 많은 지장을 초래하는데, 적절한 진단과 치료를 통해 환자의 안녕을 회복할 수 있으며 의료비용을 줄일 수 있다고 보고된다[1].
그러나 전정편두통의 정확한 병태생리는 현재까지 알려지지 않았으며, 발병기전에 대한 다양한 가설이 보고되면서[3,5,6] 다양한 예방적 약물이 사용되고 있는 실정이다. 최근 보고에 의하면 두부충동검사를 통한 전정기능 이상 유무가 전정편두통의 치료효과와 의미있는 상관관계를 보여 예후를 확인하는 데 도움이 될 수 있다고 하였다[7]. 두부충동검사는 전정안반사(vestibular ocular reflex)의 이상 유무를 확인하는 비교적 최근에 개발된 검사이다. 저주파수의 전정안반사의 이상 유무를 확인하는 온도 안진검사와 비교하여 보다 실생활에서 필요한 고주파수의 머리 회전에 대한 전정안반사를 평가하는 검사법으로, 세 반고리관의 기능을 각각 검사할 수 있는 장점이 있다[8]. 그러나, 전정편두통 환자에서 두부충동검사 결과에 대한 보고가 많지 않은 실정이며[7,9-12], 세 반고리관에서의 두부충동검사 이상 소견에 대한 보고나 임상적 예후와의 관계를 연구한 보고는 드물다.
따라서, 본 연구에서는 전정편두통 환자에서 시행한 두부충동검사 이상 소견을 분석하고, 1, 3, 6개월간의 예방적 약물치료에 대한 치료효과를 확인하여 그 결과와 두부충동검사 결과와의 상관관계를 확인하고자 하였다.
대상 및 방법
1. 대상
본 연구는 2014년 1월부터 2015년 7월까지 본원 이비인후과에서 편두통성 현훈으로 진단받은 87명의 환자들을 대상으로 조사하였다. 이들 중 남성은 19명, 여성은 68명 이었으며, 연령은 16–82세(평균 50.4세)였다. 전정편두통의 진단은 국제두통학회와 바라니학회의 따른 진단기준을 사용하였으며[4], (1) 5분에서 72시간까지 지속되는 최소 5번의 중등도 또는 중증의 현훈이 발생, (2) 국제두통학회 진단 기준에 따른 전조 동반 여부와 관계없는 편두통이 현재 또는 이전에 있었음, (3) 현훈 발생 시 50% 이상에서 한 번 이상의 편두통(일측성, 박동성, 중등도 및 중증의 강도, 일반적인 신체활동에 의한 악화 중 2가지 이상이 동반)이 있었음, (4) 다른 전정계 질환 진단 또는 국제 두통질환분류 진단에 의해 잘 설명되지 않을 시 전정편두통으로 진단하였다.
본 연구 프로토콜은 서울아산병원 임상연구심의위원회의 승인을 얻었으며(No. 2014-1090), 헬싱키선언(Declaration of Helsinki)을 준수하였다. 후향적 연구 특성상 환자동의서는 면제받았다.
2. 방법
전정편두통으로 진단된 환자들의 현훈, 편두통의 발생 빈도, 초기 치료 약물, 추적관찰 기간에 대하여 조사하였다. 현훈의 억제를 위해 급성기에는 적절한 용량의 diazepam을 사용하였으며, 현훈의 예방적 치료를 위해 일차적으로 초기에 칼슘채널억제제(flunarizine)를 사용하였다. 1달간 복용했을 때 증상의 호전은 있으나 부족할 경우 용량을 증량하고, 호전이 없을 경우에는 이차적으로 삼환계신경안정제(amitriptyline), propranolol이나 topiramate를 선택하였다. 3개월째에도 예방적 약물 치료의 효과를 판단하여 용량을 증량하거나 다른 종류의 약물을 시도하여 6개월째에 증상의 호전 여부를 다시 확인하였다. 따라서, 본 연구에서는 1개월, 3개월, 6개월째에 예방적 약물 치료의 효과를 판단하였으며, 증상이 소실되어 추가적인 약물적 치료가 필요 없게 된 경우(good response), 증상이 지속되거나 호전되었지만 여전히 증상이 남아있는 경우(poor response)로 분류하였다.
환자는 외래 진찰 초기에 비디오두부충동검사(video head impulse test, vHIT)를 포함한 전정기능검사를 시행하였다. vHIT에는 ICS Impulse (GN Otometrics, Taastrup, Denmark)를 사용하였고, 안진의 측정은 우측 안구에서만 시행하였다. 머리의 회전은 양쪽으로 각각 5°–10°의 급속한 회전 자극을 10회씩 주었으며, 검사자가 피실험자의 뒤쪽에서 피실험자의 머리를 잡은 상태로 피실험자가 방향과 시간을 예상하지 못하도록 무작위적으로 시행하였다. 피실험자의 100 cm 앞에 시선을 고정하도록 하고 피실험자의 머리를 돌리는 속도는 150°–200°/초로 유지하였다. 수직반고리관의 경우, 수평반고리관을 자극할 때와 비교하여 머리 회전 속도를 높게 유지하기가 어려워 자극 속도는 약 100°–150°/초로 유지하였다.
vHIT의 이득(gain)은 머리가 움직이는 정도와 안구의 움직이는 정도를 비교하여 계산하는데, 기기에 내장된 프로그램을 이용하여 구하였다. 수평반고리관의 이득이 0.8 이하이거나 교정성 단속운동(corrective saccade)의 진폭이 100°/초 이상일 경우 비정상(abnormal)으로 판단하였다. 수직성 반고리관의 경우 이득의 값이 0.7 이하이거나 교정성 단속운동의 진폭이 100°/초 이상일 경우 비정상(abnormal)으로 정의하였다. vHIT에서 확인된 이득과 교정성 단속운동 비정상 결과값은 말초성 전정기관의 이상일 수 있다[13]. 좌우와 관계없이 수평반고리관, 상반고리관, 하반고리관의 이상 유무에 따라 분류하였으며, 양측 및 다수의 반고리관을 침범한 경우의 수를 확인하였다. 이득이 정상이며, 교정성 단속운동의 진폭이 비정상인 경우의 검사 결과 예시를 Fig. 1에 표시하였다.
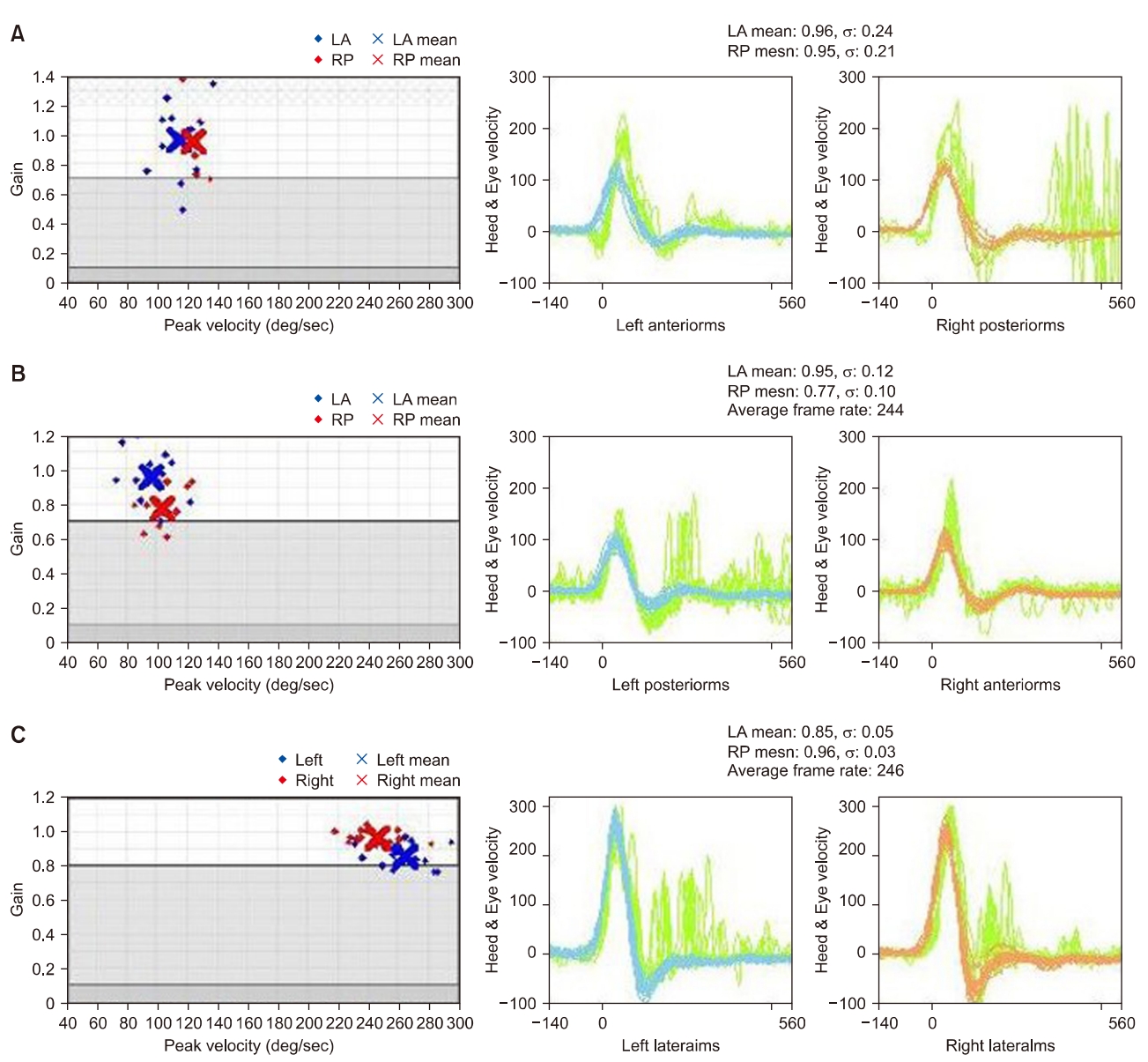
In case the gain is normal (less than 0.8 in the lateral semicircular canal [LSCC] and less than 0.7 in the vertical semicircular canal) and the cover saccade is over 100°/sec, indicating abnormal result value. (A) The gain of left anterior (LA) semicircular canal (ASCC) was 0.96 and right posterior (RP) semicircular canal (PSCC) was 0.95, the covert saccades was 60 for the left ASCC and 250 for the right PSCC. (B) The gain of left PSCC was 0.95 and right ASCC was 0.77, the covert saccade was 150 for the left PSCC and 0 for the right ASCC. (C) The gain of left LSCC was 0.85 and 0.96 for the right, the covert saccade was 180 for the left LSCC and 150 for the right LSCC.
통계 분석은 IBM SPSS Statistics ver. 18.0 (IBM. Co, Armonk, NY, USA)을 사용하였다. 각 군 간의 연령, 성별, 증상 지속 시간의 비교, 전정기능검사 결과의 비교를 위해 Mann-Whitney U 검정 및 Fisher exact test를 사용하였고, p값이 0.05 미만인 경우 통계적으로 유의한 것으로 정하였다.
결 과
환자들은 생활양식의 개선과 약물치료를 동시에 시행하였으며, 초기 약물치료로 예방적 약물과 혈액순환개선제를 동시에 복용하도록 하였다. 대부분(88%)의 환자에게 칼슘채널억제제(flunarizine)를 초기 약물로 사용하였으며, 9.2%의 환자에서 삼환계신경안정제(amitriptyline), 1.1%의 환자에서 topiramate를 초기 예방약물로 사용하였다. 대부분(67.8%)의 환자가 일차 약물에 증상의 호전을 보여 차기 외래 관찰할 때 약물의 증량을 하였으며, 32.1%에서 약물의 변화가 필요하였다.
추적 관찰 1개월째 87명 중 26명(29.9%)의 환자가 good response를 보였고(Table 1), 61명(70.1%)이 poor response를 보였다. 3개월 째 추적 관찰을 하였을 때 증상의 호전을 보인 환자의 수가 증가하였으며, 87명 중 62명(71.3%)의 환자가 good response를 보였고, 25명(28.7%)이 poor response를 보였다. 마지막 6개월째 추적 관찰에서는 87명 중 77명(88.5%)의 환자가 good response를 보였고, 10명(11.5%)이 poor response를 보였다.

Results of video head impulse tests and the relationship to the symptomatic improvement after preventive medications for 1, 3, and 6 months (n=87)
6개월째 호전을 보이지 않은 환자군은 그 수가 적고, 초기 사용 약물 종류의 비율이 전체 환자군의 초기 약물 선택 비율과 차이가 없어 초기 약물에 따른 증상의 호전 정도의 차이는 확인할 수 없었다.
vHIT에서 비정상 여부를 판단하는 데 있어 이득만을 고려할 경우 좌우에 관계없이 수평반고리관의 이상을 보인 환자는 12명(13.8%)이었으며, 이득과 함께 교정성 단속 운동의 크기를 함께 고려할 경우 좌우에 관계없이 수평반고리관의 이상을 보인 환자는 27명(31.0%)이었다. 좌우에 관계없이 상반고리관의 이상을 보인 빈도는 16명(18.4%)이었으며, 후반고리관의 이상을 보인 빈도는 24명(27.6%)이었다(Fig. 2). 세 반고리관의 종류와 관계없이 양쪽에서 반고리관의 이상을 보인 경우는 19명(21.8%)이었으며, 좌우와 관계없이 어느 반고리관이라도 이상을 보인 경우는 41명(47.1%)이었다.
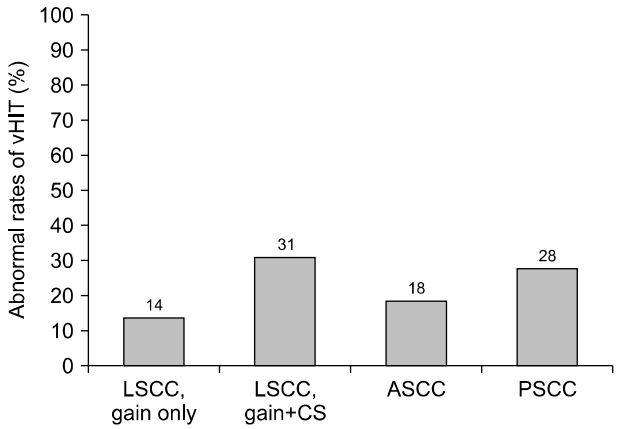
Abnormal rates of video head impulse test (vHIT) in each canal, regardless of the side, of the patients with vestibular migraine. LSCC, lateral semicircular canal; CS, corrective saccade; ASCC, anterior semicircular canal; PSCC, posterior semicircular canal.
각 반고리관별 두부충동검사 결과의 비정상적 이득 값의 평균(범위)를 분석하였다. 수평반고리관에서 이득의 값이 비정상인 경우 좌측, 우측에서 각각 평균 0.6 (0.17–0.76), 0.7 (0.61–0.79)이었고, 좌측 상반고리관의 비정상 이득의 평균은 0.55 (0.43–0.67), 우측 하반고리관의 비정상 이득의 평균은 0.55 (0.42–0.63)이었으며, 좌측 하반고리관의 비정상 이득의 평균은 0.56 (0.36–0.67), 우측 상반고리관의 비정상 이득의 평균은 0.51 (0.07–0.69)이었다.
1개월째 추적 관찰에서, 수평반고리관의 이상이 있을 경우가 없는 경우보다 증상이 호전되는 빈도가 의미있게 낮았으며(10% vs. 47%, p<0.001) (Table 1, Fig. 3), 후반고리관의 이상이 있을 경우 이상이 없는 경우보다 증상이 호전되는 빈도가 의미있게 낮았다(13% vs. 37%, p=0.023). 또한, 한 반고리관이라도 이상이 있는 경우는 이상이 없는 경우보다 증상이 호전되는 빈도가 의미있게 낮았다(17% vs. 41%, p=0.012).
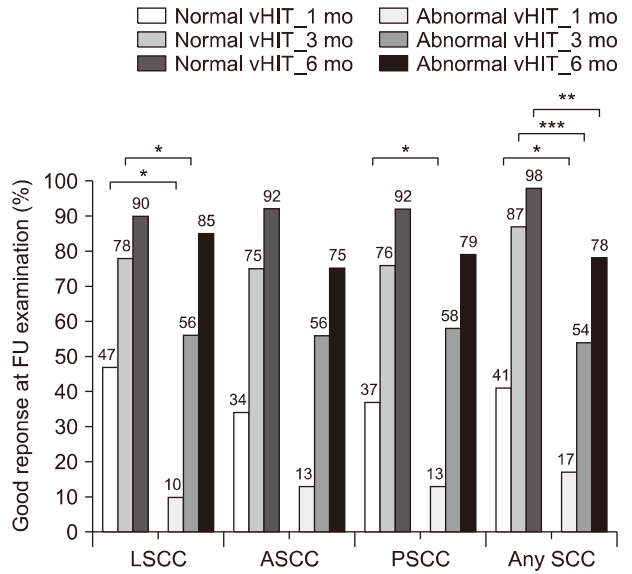
Percentage of good responses according to video head impulse test (vHIT) results of each canal at 1-month, 3-month, and 6-month follow-up (FU) examinations. LSCC, lateral semicircular canal; ASCC, anterior semicircular canal; PSCC, posterior semicircular canal; SCC, semicircular canal. *p<0.05, **p<0.01, ***p=0.001; Fisher exact test.
3개월째 추적 관찰에서는 1개월째와 비교하여 호전되는 빈도가 높았으며, 수평반고리관의 이상이 있을 경우 이상이 없는 경우보다 증상이 호전되는 빈도가 의미있게 낮았다(56% vs. 78%, p=0.041) (Table 1, Fig. 3). 또한, 한 반고리관이라도 이상이 있는 경우는 이상이 없는 경우보다 증상이 호전되는 빈도가 의미있게 낮았다(54% vs. 87%, p=0.001).
6개월째 추적 관찰에서는 3개월째와 비교하여 호전되는 빈도가 높았으며, 한 반고리관이라도 이상이 있는 경우는 이상이 없는 경우보다 증상이 호전되는 빈도가 의미있게 낮았다(78% vs. 98%, p=0.005) (Table 1, Fig. 3).
고 찰
편두통과 함께 반복되는 어지럼증을 호소하는 환자라면 병력 청취를 통해 전정편두통을 다른 현훈성 질환과 감별하고 그들에게 예방적 치료 및 생활습관 교정을 시행해볼 수 있다. 주로 사용되는 예방적 약물은 칼슘채널억제제인 flunarizine, propranolol, 삼환계항우울제인 amitriptyline, 항전간제인 topiramate나 valproate 등이며, 이러한 약물의 선택은 환자의 동반 질환의 유무나 잠재적인 부작용, 적응증 등에 따라 결정한다[14,15].
본 연구에서는 vHIT를 통한 전정기능 이상 유무와 예방적 약물치료 효과와의 상관관계에 대해 분석해보았다. 본 연구에서 비정상을 판단하는 기준으로 이득만을 사용할 경우 수평반고리관의 vHIT상 비정상 소견은 14%로, 기존에 매우 낮은 보고(2.4%)를 보이는 연구도 있으나[10] 기타 다른 연구의 결과(8%–18%)와 유사하였다[7,9,11,12]. 본 연구에서는 수평반고리관 vHIT의 결과 해석에 있어서 이득뿐 아니라 교정성 단속운동의 크기를 함께 고려하였다. 최근의 보고에 의하면, vHIT 결과의 해석에 있어서 회사에서 제공하는 이득 값과 함께 교정성 단속운동의 크기를 함께 고려할 경우 전정기능의 이상 유무를 좀 더 예민하게 확인할 수 있다고 하였다[16,17]. Yang 등[16]은 이득이 0.8 이하이거나 교정성 단속운동의 최고속도(cpeak velocity)가 100°/초 이상인 경우 비정상인 것으로 간주하고 연구를 진행하였다.
현재까지 전정편두통의 병태생리가 확인되지는 않았지만, 전정기관을 포함한 말초 및 중추전정계의 기능 손상에 의해 현훈이 발생할 것으로 생각되며, 전정기능의 이상과 예방적 약물치료에 대한 어지럼 발생 빈도의 호전과 관련이 있다고 보고된다[7]. 이 보고에 따르면, 수평반고리관의 기능을 평가하는 온도안진검사와 vHIT의 결과에 따른 수평반고리관의 기능 이상과 전정편두통의 예후는 의미있는 상관관계를 보였다. 본 연구에서도 생활양식의 개선과 예방적 약물치료를 시도한 후 1달째 외래 관찰 시에 수평반고리관과 후반고리관을 포함한 반고리관의 이상이 있을 경우에 더 낮은 빈도의 증상의 호전을 보였고, 3개월째에는 후반고리관을 제외한 수평반고리관의 이상 유무와 하나 이상의 반고리관의 이상 유무에 따라 증상의 호전 정도의 차이를 보였다. 6개월째에는 대부분(89%)의 환자에서 증상의 호전을 보였다. 이를 통해 본 연구에서도 이전 연구와 같은 상관관계를 관찰할 수 있었다.
전정편두통의 발병 기전에 대한 다양한 가설이 보고되는데, 중추전정계에서 병변이 주로 발생하므로 대뇌피질이나 뇌간에서 기능 저하의 확산에 의해 발생한다는 가설이 있으며[3], 이에 반해 내이도동맥(internal auditory artery)의 수축에 의해 말초전정기관의 기능 이상이 발생한다는 가설도 있다[5]. 또한, 삼차신경의 자극에 의한 신경성 염증이 내이의 혈관에서 혈장의 누출을 유발하거나 혈관의 수축을 유발하여 청력과 전정기능의 이상을 유발할 수 있다는 가설도 있다[6]. 또한, 메니에르병(Menière’s disease), 양성돌발두위현훈(benign paroxysmal positional vertigo), 또는 만성주관적어지럼(chronic subjective dizziness)이 두통을 유발할 수도 있어 어지럼과 두통의 다양한 상호 영향에 대한 보고가 있다. 이외에도 어지럼이 없는 편두통 환자에서 정상인에 비해 전정기능의 이상을 보이는 경우가 더 많다는 보고도 있다[18]. 본 연구에서 전정편두통 환자는 적절한 예방 약물의 투여로 대부분의 환자에서 증상의 호전을 얻을 수 있였으나, 전정기능 이상이 존재할 경우 이러한 증상의 호전 정도에 차이를 보여 말초성 전정기관의 이상에 의한 전정기능 이상의 존재가 전정편두통 환자에서의 임상 양상을 미리 예측하는 데 도움이 될 것으로 생각된다.
본 연구는 보완할 여러 한계들이 있다. 첫 번째로 연구는 후향적 분석(retrospective chart analysis)을 통해 진행되었다는 점이다. 두 번째로 이전의 연구들을 통해 나이가 들어감에 따라 전정안반사의 이득이 감소한다고 알려져 있다[19]. 하지만 본 연구에서는 전정편두통 환자군의 특성들 중 나이에 따른 vHIT 결과 및 증상호전 간의 관계에 대해 분석이 부족하였다. 세 번째로는 초기 치료에 사용된 예방 약물 간의 반응의 차이를 분석하지 못했다는 점이다.
결 론
본 연구에서는 말초전정기관의 기능을 확인하는 vHIT의 비정상 소견이 있을 경우 예방약물에 의한 증상의 호전 반응이 낮은 것을 확인할 수 있었으며, 이는 말초성 전정기관의 이상소견이 전정편두통의 병태생리에 영향을 줄 가능성을 시사하는 것으로 해석할 수 있다. 앞으로 환자의 특성에 따른 두부충동검사의 결과 및 반응의 변화에 대한 추가 분석이 필요하며, 보다 자세한 임상 양상을 확인하고 전정편두통의 병태 생리 기전을 밝히기 위한 전향적 연구(prospective study)들이 더 필요하리라 생각한다.
Notes
이해관계(CONFLICT OF INTEREST)
저자들은(는) 이 논문과 관련하여 이해관계의 충돌이 없음을 명시합니다.
저자 기여(AUTHOR CONTRIBUTIONS)
Conceptualization, Data curation, Methodology: all authors; Formal analysis: JWC, WSL; Investigation, Visualization: JWC, WSL, SSR, YC, SHL, SCH; Project administration: JWC, HJP; Writing–original draft: JWC, HJP; Writing–review & editing: all authors.
All authors read and approved the final manuscript.
