돌발성저주파난청의 장기 추적 결과와 메니에르병으로 이행
Prognosis of Sudden Low Frequency Hearing Loss during Long-term Follow-up
Article information
Trans Abstract
Objectives
The prognosis of sudden low frequency hearing loss (SLFHL) is relatively good, but recurrences of hearing loss and possible progression to Meniere’s disease is still a clinically important concern. This study was conducted to confirm the rate at which SLFHL proceeds to Meniere’s disease.
Methods
We retrospectively analyzed the medical records of 160 SLFHL patients who were followed up for more than 6 months from September 2005 to August 2013. Progression, initial hearing level, recovery and recurrence of hearing loss were reviewed.
Results
106 patients (66.25%) had complete hearing recovery, 32 (20%) had recurrent hearing loss. Of the 32 recurrent group, 15 (9.38%) had progressed to Meniere’s disease after average of 1.7±1.4 years. The mean age of nonrecurrent group was higher than recurrent group (55.3±14.6 and 48.0±13.4, respectively, p=0.011). The threshold of 250Hz was significantly higher in the nonrecurrent group compared with recurrent group (p=0.047).
Conclusions
In patients with SLFHL, recurrence at relatively young age should be considered with the possibility of progression to Meniere’s disease.
서 론
돌발성저주파난청(sudden low frequency hearing loss)은 특발성돌발성난청(idiopathic sudden sensorineural hearing loss)의 한가지 아형으로 여겨졌으나, 1982년 Abe [1]가 어지럼증을 동반하지 않은 급성저주파 감각신경성난청(acute low-tone sensorineural hearing loss)의 임상적 특징에 대해 최초로 보고한 이후 저주파에 국한된 난청은 돌발성난청과는 다른 범주의 독립된 질환으로서 구분하여 기술되었다. 현재까지 돌발성저주파난청과 내림프수종(endolymphatic hydrops) 및 메니에르병(Meniere disease)과의 관련성에 대해 꾸준히 연구되고 있지만, 정확한 병태생리 및 연관성은 명확하게 확립되지 않았다[2]. 이전 연구에서 메니에르병의 내림프수종은 와우 첨부에서 시작하며, 와우 첨부가 와우 기저부보다 압력 변화에 취약하기 때문에 초기에 저주파에 국한된 난청이 나타날 수 있다고 보고 하였으며[3], Noguchi 등[4]은 전기 와우도 검사를 통해 내림프수종이 돌발성저주파난청의 원인이 될 수 있고 초기 메니에르 병과 비슷한 발병기전을 보인다고 하였다.
돌발성저주파 난청은 난청이 가청영역 중 저주파에 국한되거나 집중되어 발생하며, 증상 발생 시 난청보다는 이충만감, 이명, 자가강청 등의 변화를 주소로 내원하는 경우가 많다. 메니에르병은 저주파의 청력변동과 이충만감, 이명 및 회전성어지럼증의 임상적 증상이 특징이지만, 초기에는 어지럼증 없이 저주파난청이 먼저 발생하는 경우가 있으며, 이 경우 돌발성저주파난청으로 진단되고 메니에르병의 가능성이 간과되기도 한다[5]. 이처럼 돌발성저주파 감각신경성난청은 특발성돌발성난청의 병태생리와는 차이가 있을 것으로 보이며, 메니에르병 및 내림프수종과 일정 부분에서 병태생리를 공유하고 있을 가능성이 높다[6]. 돌발성저주파난청의 치료는 경구 스테로이드와 고실 내 스테로이드 주입술 및 경구 이뇨제가 임상에서 널리 사용되고 있으나, 용량 및 용법 등의 진료지침이 정립되어 있지 않다. 단기간의 예후는 특발성돌발성난청보다 좋은 것으로 보고되고 있으나[1], 비교적 재발률이 높고 메니에르병으로 진행 가능성이 있어 장기간의 추적 관찰이 필요하다. 이전의 보고에서 재발률은 약 40%였고, 메니에르병으로 진행률은 약 11%였다[7]. 이 연구는 초기 내원 시 어지럼을 동반하지 않은 돌발성저주파 감각신경성난청으로 진단된 환자들을 대상으로 장기간 추적 관찰에서 재발을 보인 경우 메니에르병으로의 이행 가능성에 대해 확인하고 관련된 요인들을 비교하고자 한다.
대상 및 방법
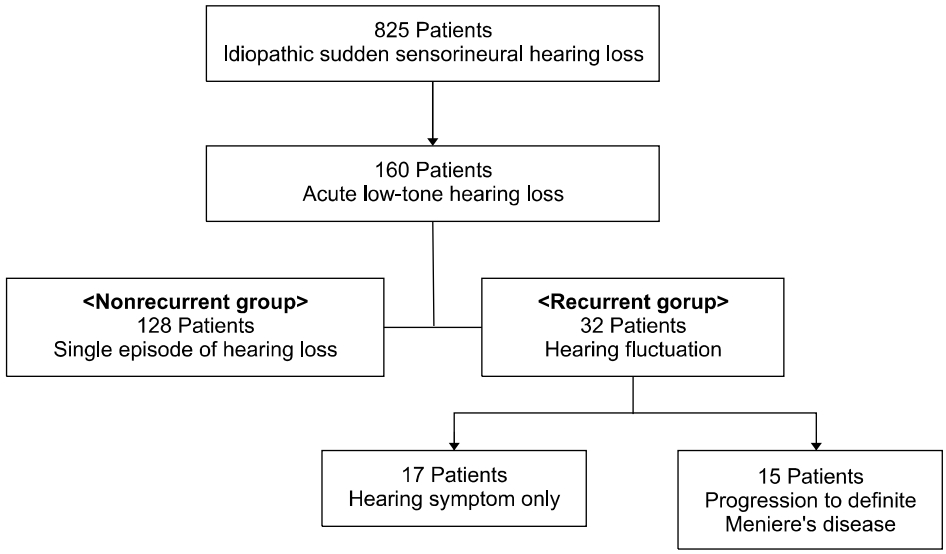
2005년 9월부터 2013년 8월까지 본원 이비인후과에서 임상적으로 특발성돌발성난청으로 진단받은 825명의 환자의 의무기록을 후향적으로 분석하였다. 7일 이내의 갑작스러운 이명, 난청, 이충만감 및 자가강청 등의 급성청각증상과 함께 청력검사상 연속된 3주파수에서 30 dB 이상의 청력저하가 확인된 경우 특발성돌발성난청으로 정의하였다. 이중 순음청력검사에서 일측성돌발성저주파난청으로 확인되고 6개월 이상 추적 관찰이 가능했던 160명의 환자를 대상으로 연구를 진행하였다.
돌발성저주파난청은 내원 72시간 이내에 발생한 급성청각증상과 함께 순음청력검사에서 250, 500, 1 kHz에서 청력역치가 2,4,8 kHz의 청력 역치보다 평균 10 dB 이상 낮거나, 1 kHz 이하의 연속된 저주파수 영역에서 평균 30 dB 이상의 청력 역치를 보이는 경우로 정의하였다. 다음 기준을 가진 환자는 제외하였다. (1) 증상 발현 후 2주 이상 경과한 경우; (2) 순음청력검사상 전도성난청이 확인된 경우; (3) 양측성난청을 보인 경우; (4) 초기 방문 시 어지럼증이나 안진이 확인된 경우; (5) 과거력 및 신체검진에서 신경학적 이상이 발견된 경우는 연구에서 제외하였다.
치료방법은 경구 스테로이드 및 경구 이뇨제, 고실 내 스테로이드 주입술을 환자의 전신상태 및 청력상태에 따라 선택하였다. 경구 스테로이드 치료는 30–60 mg methylprednisolone으로 시작하여 5일간 투여 후 5일 동안 점차 감량하였다. 이뇨제는 spironolactone 50 mg을 2주간 하루 한 번 경구 투여하였다. 고실 내 스테로이드 주입술은 0.5 mL dexamethasone (5 mg/mL)를 7일 동안 3–5회 투여하였다. 증상 발현 후 1개월 치료의 결과를 다음 기준에 따라 평가하였다: 치료 후 1,000 Hz 이하의 모든 주파수에서 청력역치가 25 dB 이하로 회복된 경우 완전회복(complete recovery), 청각학적 이득이 15 dB 이상이거나 최종 청력 역치가 25–45 dB인 경우 부분회복(partial recovery), 치료 전후의 청력 역치의 차이가 15 dB 미만인 경우 불변(not improved)으로 정의하였다. 재발(recurrence)은 완전 또는 부분 회복 후 1년 이내에 평균 30 dB 이상의 청력감소가 발생한 경우로 정의하였다. 청력검사는 일정한 간격으로 진행하였다. 처음 방문 시, 1개월 후 검사하고 그 이후는 3개월 또는 6개월 간격으로 추적 검사를 진행하였다.
추적 관찰 기간 동안 15명의 환자들이 1995년 American Academy of Otolaryngoloy 진단 기준[8]에 따라 2회 이상의 각 20분 이상 지속되는 자발현기증의 병력과 동측의 이명이나 이충만감이 확인된 명확한(definite) 메니에르병으로 진단할 수 있었다.
이 연구에서는 160명의 급성저주파 감각신경성난청 환자군의 증상 진행, 청력검사의 결과, 예후를 검토하여 장기추적 검사 결과에 따라 재발을 보인 군과 그렇지 않은 군으로 나누어 비교 분석하였다. 그리고 재발을 보인 군에서 메니에르병으로 이행 가능성과 진행 속도에 대해 분석하였다.
통계적 처리는 IBM SPSS Statistics ver. 20.0 (IBM Co., Armonk, NY, USA)으로 확인하였고 모든 변수들은 평균값+표준편차의 형식으로 제시하였다. 유의수준이 0.05 이하인 경우 통계적으로 유의하다고 판정하였다.
이 연구는 헬싱키 선언의 원칙에 따라 수행했으며, 세브란스 병원의 기관 윤리 심의 위원회(Institutional Review Board of Yonsei University, IRB no. 4-2018-0418)에서 검토 및 승인되었고 심의를 통과하였다. 이 연구는 후향적 연구로 사전동의(Informed consent)를 면제 받았다.
결 과
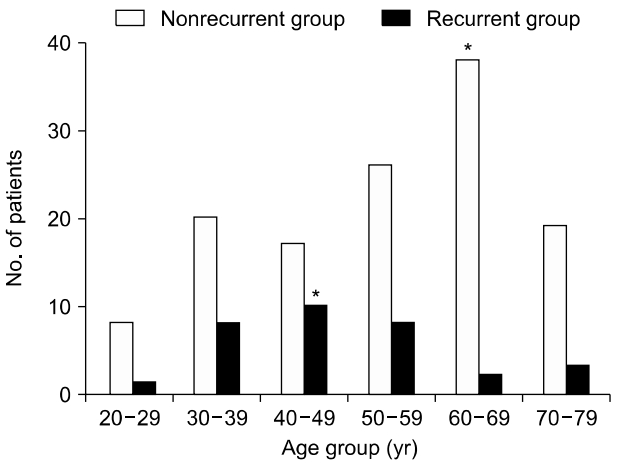
돌발성저주파 감각신경성난청 환자군의 평균연령은 52.8±13.8세였고, 평균 추적 관찰 기간은 30.2±10.1개월이었다(Table 1). 총 160명의 돌발성저주파 감각신경성난청 환자 중에 재발을 보인 군은 32명(20%), 그렇지 않은 군은 128명(80%)이었다. 재발군 중에서 장기 추적 관찰에서 명확한 메니에르병으로 진단받은 환자는 15명(9.38%)이었고, 비재발군에서는 추적 관찰 동안 메니에르 병으로 진단받은 환자는 없었다(Fig. 1). 재발군의 평균 나이는 48.0±13.4세로 비재발군에 비해 통계적으로 유의미하게 낮게 나타났다(p=0.011). 환자들의 성별 비율은 재발이 발생하지 않은 군의 경우 남성 32.81%, 여성 67.19%였으며, 재발을 보인 군에서는 남성 34.38%, 여성 65.63%로 양군에서 모두 여성의 비율이 유의미하게 높게 나타났으나, 양 군 간에 성비의 차이는 없었다(Table 1). 비재발군과 재발군의 3분법상 청력 역치는 각각 34.1±9.5 dB, 31.3±7.6 dB이었다. 저주파의 평균 청력 역치(250, 500, 1,000 Hz)는 비재발군이 46.0±13.4 dB, 재발군이 40.1±9.7 dB로 재발군의 청력이 더 낮았으나 통계적인 유의성은 없었다(p=0.076) (Table 1). 그러나 주파수별 역치를 보았을 때, 250 Hz의 청력 역치가 비재발군에서 58.3±11.9 dB, 재발군에서 46.2±9.1 dB로 비재발군이 통계적으로 유의미하게 높음을 확인할 수 있었다(p=0.047) (Fig. 2). 치료는 경구스테로이드, 경구 이뇨제 및 고실 내 스테로이드 주입술을 환자의 전신상태 및 청력상태에 따라 시행하였고 양 군 간에 치료방법에 있어서 통계적인 차이는 없었다(Table 1). 전체 돌발성저주파난청 환자 160명의 치료 후 회복 결과를 보면 78명(48.75%)에서 완전회복을 보였으나 치료에 반응을 보이지 않은 군이 40명(25%)으로 확인되었다. 재발을 보인 32명 중 완전회복을 보인 경우는 28명으로 결과적으로 전체 완전회복은 66.25%, 부분회복까지 포함하면 회복률은 73.75%였다(Fig. 3). 각 군의 연령별 분포도 결과 비재발군은 60대에서 최고치를 보인 반면 재발군은 40대에서 최고치를 보였다(Fig. 4). 추적 기간 중 재발을 보인 환자는 32명이었고, 처음 진단에서부터 재발까지 걸린 평균 기간은 1.4±1.3년이었으며, 명확한 메니에르병으로 진단받기 까지는 평균 1.7±1.4년이 걸렸다.

General characteristics for patients with nonrecurrent and recurrent group of sudden low frequency hearing loss
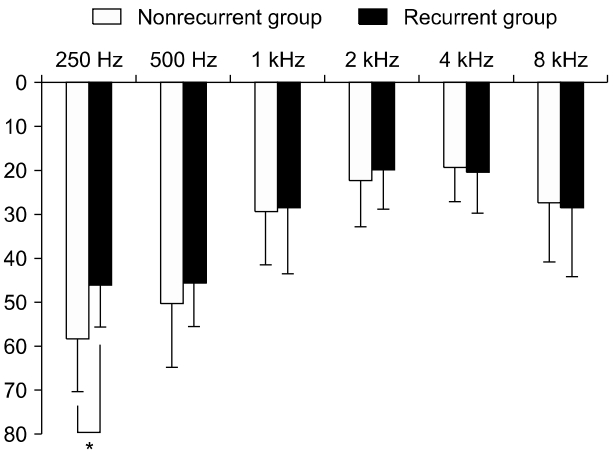
Comparison of pure tone thresholds in nonrecurrent group (n=128) and recurrent group (n=32). Note that thresholds at 250 Hz are statistically significant between the 2 groups. *p<0.05.
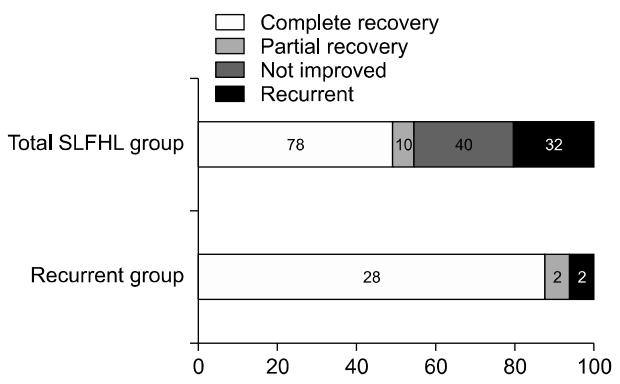
Hearing outcome of total (n=160) and recurrent group (n=32) of sudden low frequency hearing loss (SLFHL) patients.
고 찰
돌발성저주파난청은 저주파에 국한된 청력감소를 보이나, 난청보다 이명, 이충만감, 자가강청 등의 증상을 주소로 내원하는 경우가 많다. 아직까지 원인이 명확히 밝혀지지 않았고 메니에르병이나 내림프수종과 비슷한 병태생리를 보일 수 있기 때문에, 돌발성저주파 감각신경성(sudden low frequency)난청[9], 현기증 없는 내림프수종(endolymphatic hydrops without vertigo) [10], 와우형 메니에르병(cochlear Meniere disease) [11] 등으로 다양하게 명명된다. 메니에르병 초기에는 어지럼 없이 난청만 발생하는 경우가 있고, 주로 저주파 영역에서부터 변동성난청이 시작하기 때문에 이 경우 어지럼이 재발하지 않는 한 돌발성저주파난청 혹은 급성저주파 감각신경성난청으로 진단받게 된다[6]. 따라서 이 연구에서는 어지럼 없이 저주파 영역에 돌발성난청을 보이는 환자군을 장기간 추적 관찰을 통해 실제 메니에르병으로 이행 가능성을 확인하고, 관련한 요인들을 확인하고자 하였다.
돌발성저주파난청을 정확하게 진단하고 치료 결과를 비교하기 위해서 동일한 청각학적 기준으로 평가해야 하지만, 공통적인 기준은 아직 확립되지 않았다. Yamasoba 등[7]은 2, 4, 8 kHz 청력 역치의 합이 60 dB 미만이면서 125, 250, 500 Hz에서의 청력 역치의 합이 100 dB 이상인 경우로 정의하였다. Choi 등[12]은 125, 250, 500 Hz에서 각각 청력 역치가 30 dB 이상이면서 2,4,8 kHz의 청력 역치가 20 dB 이내인 경우로 정의하였다. 이처럼 대부분의 연구에서 저주파난청의 기준은 500 Hz를 기준으로 하고 있고, 1 kHz의 청력감소를 포함하는 경우에는 급성저주파난청보다는 돌발성난청의 다른 아형으로 구분하게 된다[13]. 이 연구에서는 메니에르병의 청각학적 특성상 초기에는 급성저주파 감각신경성난청의 진단 기준에 부합하지 않는 경도의 난청만 동반되는 경우가 있을 수 있기 때문에 일반적으로 적용되는 기준보다 완화된 기준을 적용하여 1 kHz에서 난청을 보이는 환자군까지 포함하여 연구를 진행하였다.
돌발성저주파난청의 치료는 돌발성난청에 대한 경험적 치료를 바탕으로 스테로이드를 주로 사용한다. 경구 고용량 스테로이드, 경구 저용량 스테로이드 및 고실 내 스테로이드 주입술 등 다양한 방법으로 시도되고 있고 회복률은 60–90%로 보고되고 있다[14-17]. 경구 이뇨제는 내림프수종을 개선함으로써 어지럼증에 효과를 보일 수 있으나, 청력회복에 대해선 아직까지 논란이 많다. Morita 등[18]은 경구 스테로이드 단독 치료군보다 이뇨제와 복합 치료군에서 더 나은 청각 호전율을 보인다고 보고하였으나, Kwak 등[13]과 Park 등[19]은 국내 연구에서 이뇨제가 청력에 추가적인 개선 효과가 없다고 보고하였다.
이 연구에서 완전회복률은 66.25%, 부분회복까지 포함하면 73.75%로 이전 연구에서 보고한 급성저주파 감각신경성난청의 회복률(62.9%–91.3%)과 비교하여 낮게 확인되었다[6,12,15,16,18]. 이는 진단 기준에 1 kHz가 포함이 되어 전형적인 급성저주파난청의 회복률을 나타내기보다는 1 kHz에서 난청을 보이는 저주파난청 환자의 회복률을 보여준다 할 수 있다.
이 연구에서 재발군이 비재발군에 비해 통계적으로 유의하게 연령이 낮음을 확인할 수 있었다. 이는 메니에르병의 유병률과 관련이 있을 것으로 보인다. 메니에르병의 유병률은 40대에 최고치에 이르는 것으로 보고되고 있으며[20], 재발군에서 약 절반이 메니에르병으로 진행했기 때문에 비재발군에 비해 연령이 낮게 나타났을 것으로 보인다. 초기 청력검사에서 250, 500, 1,000 Hz의 청력역치는 비재발군이 46.0±13.4 dB, 재발군이 40.1±9.7 dB로 통계적인 유의성을 보이지 않았지만, 주파수별 청력역치에서는 250 Hz의 청력역치가 비재발군이 유의하게 높았다. 그러므로 비교적 젊은 연령에서 난청의 정도가 심하지 않으면서, 급성감각신경성난청이 재발했을 경우 메니에르 가능성을 생각해고 치료의 방향을 정해야 할 것으로 보인다.
돌발성저주파난청은 특발성돌발성난청에 비해 상대적으로 좋은 예후를 보이나, 약 40%에서 재발하고 10% 내외에서 메니에르병으로 진행되는 것으로 보고된다[7]. 따라서 Chen과 Young [21]은 급성저주파 감각신경성난청을 보이는 환자에서 회전성어지럼증이 없는 경우에도 초기 메니에르병의 가능성을 염두에 두어야 한다고 보고하였다. Oishi 등[22]은 급성저주파 감각신경성난청 발병 10년 이내에 고주파 난청 또는 전 주파수에 걸친 난청으로 진행하며, 초기 치료 결과가 장기 예후를 결정하는 요인이라고 보고했다. Roh 등[23]은 6개월 이상 추적 관찰 시 약 15.2%에서 재발하며, 초기 치료 후 청력역치가 재발을 예측 할 수 있는 요인이라고 보고하였다.
이 연구에서 장기 추적 관찰 기간 동안 160명의 돌발성저주파난청 환자 중에 32명(20%)에서 재발을 확인할 수 있었고, 재발한 환자를 대상으로 1년 이상 추적 관찰을 했을 시 15명에서 명확한 메니에르병으로 진행하는 것을 볼 수 있었다. 결과적으로 9.38%에서 메니에르병으로 진행하였으며 이는 이전 보고와 비슷한 결과이다[24]. 재발을 보인 32명의 환자에 국한했을 경우는 약 절반(46.88%)에서 명확한 메니에르병으로 진행됨을 확인할 수 있었다. 따라서 이러한 환자들에서 1년 이상의 장기 추적 관찰이 필요하며, 재발한 경우 메니에르병으로 진행 가능성이 높아짐을 염두에 두어야 할 것이다. 급성저주파 감각신경성난청에서 메니에르병으로 진행 가능성과 연관 있는 요인에 대한 연구는 몇몇 연구자들을 중심으로 진행되었다. Yamasoba 등[7]은 이러한 환자들에서 SP/AP (summating potential to the action potential) ratio가 비정상적으로 증가함을 보고하였고, Fushiki 등[16]의 연구에서 SP/AP ratio가 증가한 환자들이 장기 추적 관찰 후 약 80%의 재발률을 보인다고 보고하였다. 또한, Hong 등[25]은 CHAMP (Cochlear Hydrops Analysis Masking Procedure) 검사가 급성저주파 감각신경성난청 환자의 예후를 결정하는데 유용하며, 비정상적인 진폭 비를 보이는 경우 내림프수종으로 진단될 가능성이 2.6배 증가한다고 보고했다. 이러한 결과들은 급성저주파 감각신경성난청이 메니에르병의 초기 단계이거나 내림프수종과 병태생리를 공유하고 있을 가능성을 보여준다.
이 연구는 160명의 의무기록을 후향적으로 분석한 것으로 몇 가지 제한점을 가지고 있다. 6개월 추적 관찰 후 비재발군에서 청력 변동 및 메니에르병으로 이행 가능성을 완전히 배제하지 못해 실제 메니에르병으로 이행률보다 낮게 평가되었을 수 있다. 또한 일반적으로 메니에르 진단 시 시행하는 여러 전기생리검사를 시행하지 못해 청력 외에 메니에르병으로의 이행을 예측하는 다른 검사 소견들을 확인하지 못했고, 청력검사상 125 Hz를 확인하지 못한 것도 연구 결과의 편향에 영향을 주었을 것으로 생각한다.
결 론
이 연구는 돌발성저주파난청 환자의 장기 추적 관찰 결과를 바탕으로 메니에르병으로의 이행률을 관찰하였다. 약 20%에서 재발을 확인할 수 있었고 평균 1.7±1.4년 후 15명(9.38%)이 최종적으로 메니에르병으로 진단받았다. 돌발성저주파난청에서 비교적 젊은 나이에 재발을 보이는 경우 메니에르병으로 이행할 가능성을 항상 염두에 두고 이에 대한 환자 교육과 장기간의 추적 관찰이 필요하다.
Notes
저자들은 이 논문과 관련하여 이해관계의 충돌이 없음을 명시합니다.