Abstract
-
Objectives
- Postulated etiologies for idiopathic sudden sensorineural hearing loss (SSNHL) include viral cochleitis, microvascular events. If SSNHL is caused by vascular compromise of common cochlear artery that supplies cochlea and posterior semicircular canal (PC), PC also can be damaged with cochlea. We aim to evaluate the prognostic value of PC function in relation to hearing recovery of SSNHL.
-
Methods
- Seventy-six patients who were diagnosed and treated for SSNHL and who underwent video head impulse test (vHIT) and follow-ups for more than 3 months were reviewed retrospectively. We defined impairment of PC function as lower PC gain (<0.7) or definite overt/covert saccade in vHIT. Patients were divided into 3 groups: group 1, SSNHL without dizziness; group 2, SSNHL with dizziness and impaired PC function; group 3, SSNHL with dizziness, but intact PC function. Hearing thresholds were repeatedly measured on the initial visit, 1 week, 1 month, and 3 months after treatment. Treatment outcome was analyzed by comparing hearing recovery rate using Siegel’s criteria and posttreatment audiometric changes among 3 groups.
-
Results
- Thirty-two (29.6%), 33 (30.6%), and 43 patients (39.8%) were included into the groups 1, 2, and 3, respectively. The hearing recovery rate of the group 2 (39.4%) was significantly lower than that of groups 1 (65.6%) and 3 (65.1%) (p=0.043). Pre- and posttreatment changes of the PTA threshold was significantly lower in group 2 than group 1 (p=0.009). The change of speech discrimination in each group were not different.
-
Conclusions
- Our findings suggest that the presence of PC impairment may be a poor prognostic sign for hearing recovery in patients with SSNHL.
-
Keywords: Sudden sensorineural hearing loss; Posterior semicircular canal; Head impulse test
-
중심단어: 돌발성난청, 후반고리관, 두부충동검사
서 론
돌발성난청(sudden sensorineural hearing loss, SSNHL)은 청력검사에서 3개 이상의 인접한 주파수에서 30 dB 이상의 감각신경성난청 소견이 있고 증상이 72시간 이내에 발생한 경우에 진단할 수 있다[1]. 돌발성난청은 원인을 찾을 수 없는 경우가 대부분이지만, 그 발생 기전으로는 바이러스 감염 혈액순환 장애, 자가면역성 질환, 와우막 손상, 종양, 대사 혹은 신경학적 이상 등이 추정되고 있다[2].
현재 가장 유력한 돌발성난청의 원인은 바이러스 감염과 와우 관류 장애(impaired cochlear perfusion)이다[3]. 내이는 말단 기관으로 와우의 경우 총와우동맥(common cochlear artery)에서 분지되는 미로동맥(labyrinth artery)에서 혈액을 공급받는데, 이는 측부순환이 없어 경미한 혈관 장애에도 민감하게 변화가 발생하여 허혈성 와우 손상이 발생할 수 있다[4]. 많은 연구에서 초기의 심한 난청, 초기 높은 연령, 현훈의 동반, 늦은 치료의 시작 등을 좋지 않은 예후 인자로써 보고하였다[5-7]. 최근 몇몇 연구들에서 돌발성난청의 발생 및 예후와 심혈관계 위험 인자들의 관련성에 대해 보고하였다. 당뇨병, 고콜레스테롤혈증, 고혈압, 비만, 흡연력 등의 심혈관계 위험 인자들이 있을수록 없는 사람들보다 돌발성난청의 발생률이 높고 예후가 좋지 않다라고 보고하였다[8-11]. 허혈성와우손상으로 인한 돌발성난청인 경우, 총와우동맥에서 미로동맥과 함께 분지되는 후전정동맥(posterior vestibular artery)에도 혈액이 잘 공급되지 않을 가능성이 많아 마찬가지로 후반고리관에 허혈성손상이 함께 발생할 가능성이 높다. 이러한 관점에서, 돌발성난청에서 후반고리관의 기능이 함께 저하된 경우에 혈액순환의 장애(와우의 허혈손상)로 돌발성난청이 발생했을 가능성이 있고 이는 하나의 예후 인자로 사용될 수 있을 것으로 예상된다. 그러나 후반고리관의 기능이 돌발성난청의 예후에 미치는 영향에 대해서는 보고된 바가 많지 않다. 이에 이 연구에서는 돌발성난청 환자들을 후향적으로 분석하여 후반고리관의 기능과 돌발성난청의 회복과의 연관성에 대해 분석해 보고자 하였다.
대상 및 방법
1. 대상
2016년 3월부터 2019년 6월까지 본원 이비인후-두경부외과에 일측성돌발성난청을 주소로 내원하여 돌발성난청으로 진단받고[12] 후반고리관 기능을 평가할 수 있는 비디오두부충동검사(video head impulse test, vHIT)를 시행 받은 129명의 성인 환자를 대상으로 의무기록을 후향적으로 분석하였다. 환자군 중 메니에르병, 청신경종, 급성 또는 만성중이염, 바이러스 감염이 확인된 경우, 이과적 수술력, 스테로이드 치료의 과거력 및 난청의 가족력이 있는 경우는 배제하였다. 나머지 환자 중 혈액검사를 시행하고, 전신적 스테로이드 치료를 받고, 3개월 이상의 경과 관찰을 한 76명의 환자들이 연구에 포함되었고 같은 시기의 어지럼증이 없는 돌발성난청 환자 중 32명을 무작위로 선택하여 대조군으로 분석하였다. 모든 환자에서 병력청취, 고막 검진 및 뇌신경 검사 그리고 순음청력검사를 시행하였다. 스테로이드는 경구용 prednisolone 60 mg (Solondo, 5 mg/tablet, Yuhan Corp., Seoul, Korea)을 7일간 투약 후 50 mg, 40 mg, 30 mg, 20 mg, 10 mg을 각각 2일 동안 감량하여 투약하였다. 고실 내 스테로이드 주입술을 함께 시행한 경우도 포함되었다.
전체 돌발성난청 환자군은 어지럼 증상이 없는 돌발성난청 환자군(SSNHL without dizziness, group 1), 어지럼 증상이 있어 시행한 vHIT에서 PC의 기능 저하가 확인된 환자군(SSNHL with dizziness and impaired PC function, group 2), 어지럼 증상은 있으나 vHIT에서 PC의 기능 저하가 없었던 환자군(SSNHL with dizziness and normal PC function, group 3), 세 군으로 분류하였다. 돌발성난청에서 PC 양성돌발두위현훈(benign paroxysmal positional vertigo, BPPV)이 동반되고 vHIT에서도 PC가 비정상 소견을 보인 환자 17명이 group 2에 함께 포함되었다. 이 연구는 동국대학교 일산병원 연구윤리심의위원회(Institutional Review Board)의 승인을 받았다(IRB No. DUIH 2019-11-008-002).
2. 후반고리관 기능의 평가
후반고리관의 기능은 vHIT의 결과를 사용하여 평가하였다. vHIT의 PC의 이득(gain)이 0.7 미만 혹은 명확한 교정단속운동(covert 혹은 overt saccade)이 나타난 경우를 후반고리관 기능이 저하되었다고 판단하였다.
3. 청력의 평가
모든 환자의 청력의 평가는 내원 당일, 치료 시작 1주 후, 1개월 후, 3개월 후에 시행하였다. 순음청력검사(pure tone audiometry, PTA)와 어음청력검사(speech audiometry) 검사를 시행하였으며, 순음청력검사는 500 Hz (a), 1,000 Hz (b), 2,000 Hz (c), 4,000 Hz (d)에서 6분법을 이용하여 산출된 순음역치 평균값을 사용하였다(a+2b+2c+d/6). 청력 회복의 평가는 최초 내원 당일과 마지막 경과 관찰일에 시행한 청력검사 결과를 비교하였다. 청력회복의 판정은 Siegel의 판정 기준에 따라 완전회복(completely recovery), 부분회복(partial recovery), 경도회복(slightly recovery), 불변(no recovery)으로 분류하였고, 이 연구에서는 완전회복, 부분회복과 경도회복을 회복되었다고 평가하였다(Table 1) [13].
4. 통계 분석
각 군별로 치료 전후에 시행한 순음청력 역치와 어음명료도(speech discrimination, SD)의 변화는 대응표본 t 검정(paired t-test)으로 분석하였다. 세 군에서 Siegel의 판정 기준에 의한 회복된 환자의 비율은 카이제곱 검정(Chi-square test), 세 군 간의 순음청력 역치와 어음명료도의 평균값 비교는 일원분산분석(1-way analysis of variance)으로, 두 군간의 평균값 비교는 스튜던트의 t 검정(Student t-test)으로 분석하였다. 모든 결과는 평균±표준오차(standard error mean)으로 기술하였고, 모든 통계분석은 IBM SPSS ver. 18.0 (IBM Co., Armonk, NY, USA)을 이용하였으며, 통계적 유의 수준은 95% 이상(p<0.05)으로 하였다.
결 과
연구에 포함된 108명의 환자의 평균 연령은 51.1±14.6세였다. 환자들의 성별은 남성 46명(42.5%), 여성 62(57.4%)명이었다. 돌발성난청 환자들은 어지럼 증상의 유무와 vHIT의 PC 기능저하의 여부에 따라 세 군으로 분류하였다. 어지럼이 없는 group 1은 32명(29.6%), 후반고리관의 기능저하가 확인된 어지럼을 동반한 group 2는 33명(30.6%), 후반고리관의 기능저하가 없는 어지럼을 동반한 group 3은 43명(39.8%)이었다. 이 때 group 3에 포함된 환자 중 안진이 있었으나 vHIT 결과에서 모든 반고리관이 정상인 환자는 13명, 후반고리관기능은 정상이나 상반고리관, 수평반고리관 기능 이상이 있는 환자는 30명이 포함되었다. 세 군을 비교한 결과 나이, 성별, 치료의 시작 시기, 그리고 고혈압 및 당뇨 유무는 각 군 사이에 통계적으로 유의한 차이를 보이지 않았으나, 콜레스테롤 수치는 group 2에서 유의하게 높았다(Table 2). 그리고 치료 전 순음청력 역치 및 어음명료도는 group 1이 group 2와 group 3보다 낮은 역치를 보이고 높은 어음명료도를 보여 세 군 간의 유의한 차이가 있었으나(PTA, p=0.003; SD, p=0.006) 어지럼을 동반한 group 2와 group 3 사이에서는 청력 역치 및 어음명료도는 유의한 차이가 없었다(PTA, p=0.052; SD, p=0.095) (Table 2).
1. 각 군별 치료 전 후의 청력평가
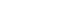
치료 전 평균 순음청력 역치는 groups 1, 2, 3에서 각각 42.8±2.6 dB, 64.2±4.8 dB 50.4±4.4 dB였으며, 치료 후에는 23.5±2.9 dB, 59.8±4.7 dB 38.5±4.3 dB의 청력 역치를 확인하였다. 세 군에서 모두 치료 전보다 호전되어 낮아진 역치를 보였고 groups 1과 3에서 통계적으로 유의함을 확인하였다(p<0.001) (Fig. 1A). 하지만, group 2에서는 통계적으로 유의하지는 않았다(p=0.156) (Fig. 1A). 어음명료도에서도 치료 전 groups 1과 3에서 각각 70.1%± 4.8%, 58.6%±6.0%에서 치료 후 91.0%±3.0%, 71.9%±5.7%으로 통계적으로 유의하게 호전되었지만(p<0.001, p=0.003) (Fig. 1B), group 2에서는 치료 전 40.8%±6.9%에서 치료 후 48.5%±7.0%으로 호전되었으나 통계적으로 유의하지는 않았다(p=0.107) (Fig. 1B).
2. 각 군 간의 청력회복률 평가
Siegel 판정 기준으로 평가한 청력회복률(완전회복+부분회복+경도회복)은 group 2에서 39.4%로 group 1 (65.6%)과 group 3 (65.1%)보다 낮았고 세 군 간의 통계적으로 유의한 차이가 있었다(p=0.043). Group 2가 groups 1, 3에 비해 유의하게 회복된 비율이 낮았고(p=0.03, p=0.023), groups 1과 3에서는 통계적으로 유의한 차이가 없었다(p=0.58) (Table 3). Group 1에서 56.3%, group 2에서 18.2%, group 3에서는 46.5%가 완전 회복을 보였고, 부분회복과 회복을 합한 비율은 groups 1, 2, 3에서 각각 9.4%, 21.2%, 18.7%를 보였다(Table 3).
3. 각 군 간의 순음청력 역치 및 어음명료도 변화량 평가
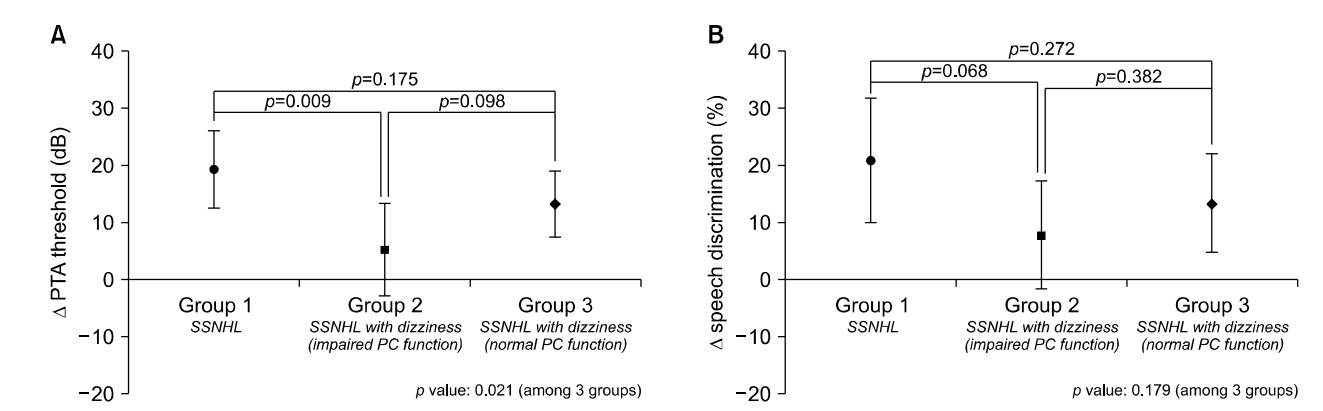
각 위험군 간의 치료 전 후의 PTA 역치의 변화량을 비교하였을 때, group 1은 19.2±3.3 dB, group 2는 5.2±3.9 dB, group 3는 13.23±2.8 dB의 청력 역치 회복을 보였으며, group 2가 group 1, group 3에 비해 변화량이 낮았다. Group 1이 group 2에 비해 PTA 역치의 변화량이 유의하게 높았으나(p=0.009) (Fig. 2A) group 2와 group 3간의 차이는 없었다. 어음명료도 변화량에 있어서도 group 2(7.6±4.6%)가 group 1(20.8±5.3%), group 3(13.3±4.2%)에 비해 적었으나 통계적으로 유의한 차이는 없었다(p=0.179) (Fig. 2B).
고 찰
돌발성난청은 이과적 응급질환으로 갑작스러운 청력의 소실을 일으킨다. 병의 발생기전이나 치료법, 예후 인자 등에 대해 연구가 진행되어 다양한 주장이 제기되고 있지만 아직까지 이에 대해 논란이 있고 현재에도 연구가 진행 중이다. 정확한 원인을 찾을 수 없는 경우가 대부분이지만 현재 알려진 돌발성난청의 발생 기전은 바이러스 감염, 자가면역 반응, 외상, 혈류 장애, 신경학적 질환 등이 제기되고 있으며 이 중 가장 유력한 발생 기전으로는 바이러스 감염과 와우 관류 장애로 알려져 있다 추정되고 있다[2,3]. 최근에는 심혈관질환의 위험 인자가 돌발성난청의 발생과 예후에 영향을 끼친다는 여러 연구가 있었는데, 이는 돌발성난청이 관류장애로 인하여 발생될 수 있음을 뒷받침해준다[11,14-17]. Wen-yan 등[15]은 100명의 돌발성난청 환자를 대상으로 혈중 콜레스테롤 및 지질 수치가 높을수록 돌발성난청이 발생할 확률이 높다는 연구 결과를 보고하였다. 그리고 총 콜레스테롤 수치가 높을수록 청력 회복의 예후가 좋지 않으며 돌발성난청 환자에게 혈액검사가 함께 시행되어야 한다고 제안하는 연구도 있었다[11]. 118명의 돌발성난청 환자를 대상으로 한 연구에서 심혈관계 위험 인자 중 고호모시스테인혈증, 고혈압, 고지혈증, 당뇨, 흡연력의 항목에서 하나 이상 해당되는 경우 돌발성난청의 발생률이 높아지고 예후가 좋지 않다고 보고하였다[16]. 국내에서 보고된 278명의 환자를 대상으로 심혈관계 위험인자와 청력 회복에 대한 관련성을 평가한 연구에서는 심혈관계 위험 인자가 있는 환자군이 없는 환자군에 비해 예후가 좋지 않음을 확인하였다[17].
와우는 미로동맥(labyrinth artery)에서 단독으로 혈액을 공급받고 이는 총와우동맥(common cochlear artery)에서 분지된다. 와우는 말단 기관으로 혈관이 가늘고 풍부하지 않아 혈류장애에 의한 손상에 취약하다[18]. 불충분한 혈류공급으로 인하여 와우는 허혈손상을 받아 돌발성난청이 발생할 수 있을 것으로 보인다[19]. 이때 총와우동맥에서 분지되는 다른 혈관으로 후전정동맥이 있는데 이 동맥을 통해 후반고리관이 혈액을 공급받게 된다. 후반고리관 역시 측부순환이 없어 혈관장애가 발생하면 허혈성손상이 발생하게 된다[4]. 이때 미로동맥과 후전정동맥은 같은 총와우동맥에서 기원하므로 미로동맥에 관류가 줄어든다면 후전정동맥에도 함께 혈행이 가지 않을 가능성이 높다. 그러므로 관류장애로 인하여 돌발성난청이 발생한 경우 와우의 기능뿐 아니라 후반고리관의 기능도 함께 떨어질 가능성이 있다. 이에 이 연구는 후반고리관의 기능이 돌발성난청 환자에서 예후 예측인자로서의 의의를 알아보고자 진행되었다.
예후 인자에 대해 많은 연구가 있었으며, 보고되어 있는 예후 인자로는 초기 난청의 정도, 초기 순음청력도의 형태, 연령, 현훈의 동반 여부, 치료의 시작 시기 등이 있으나[5-7,20] 이는 돌발성난청의 치료법, 청력회복의 정의 등이 각 문헌마다 차이가 있고 환자 수가 적거나 환자들의 특성이 달랐기 때문에 아직까지 논란이 있는 부분이 있다. 이 연구에서 세 군의 치료 결과를 비교하기에 앞서, 대표적으로 알려진 돌발성난청의 좋지 않은 예후 인자들에 대해 비교했을 때는 연령, 치료의 시작 시기, 고혈압 및 당뇨의 유무는 차이가 없었지만 어지럼이 없는 group 1이 group 2와 3보다 초기 낮은 역치, 높은 어음명료도를 보였다. 초기 청력이 좋아 회복이 좋았다고 이야기 할 수도 있지만, 어지럼이 있는 경우 더 초기 청력이 나쁘게 나타난다고 해석할수도 있을 것이다. 어지럼이 있는 group 2와 group 3는 초기 청력에 차이가 없어 PC 기능저하와 돌발성난청의 예후를 분석하는 데는 무리가 없다고 판단하였다.
이 연구에서 확인된 청력회복률(57.4%)은 기존에 보고된 청력회복률(32%–65%)과 차이를 보이지 않았다[21,22]. Siegel의 판정 기준에 따른 청력회복의 평가에서 group 2 (39.4%)가 group 1 (65.6%), group 3 (65.1%)과 비교하여 통계적으로 유의하게 예후가 좋지 않았으며 group 2와 group 3의 분석에서 어지럼을 호소하는 환자 중에서도 후반고리관 기능이 저하된 환자가 후반고리관 기능이 저하되지 않은 환자에 비해 예후가 더 좋지 않았다는 것을 알 수 있다. 후반고리관 기능이 하나의 독립된 예후 인자로 사용될 수 있는지 확인하기 위해 추가분석을 시행하였다. 환자군을 후반고리관 기능저하의 유무를 기준으로 두 그룹으로 나누어 청력회복률을 분석해 보았을 때(groups 1 and 3 vs. group 2)도 후반고리관 기능이 저하된 환자가 그렇지 않은 환자에 비해 예후가 좋지 않음을 알 수 있었다(p=0.011). 하지만 PC 기능이 정상인 group 1와 3이 group 2보다 초기 청력이 유의하게 좋았다(PTA threshold, 47.2±2.7 dB vs. 64.2±4.8 dB; SD, 63.5%±4.0% vs. 40.8%±6.9%). 두 군 간의 청력 역치 변화량을 비교하였을 때 group 2가 group 1+3에 비해 호전된 변화량이 유의하게 적었고(p=0.014), 어음명료도의 경우에는 group 2가 group 1+3에 비해 적게 호전된 경향은 있었으나 통계적으로 유의하지는 않았다(p=0.117). 이 연구에서는 돌발성난청에서 후반고리관 기능 손상이 동반된 경우 치료 후 예후가 좋지 않음을 확인하였고, 이는 이전 연구들에서 보고된 미세관류에 영향을 줄 수 있는 심혈관계 위험 인자가 있는 경우 치료 예후가 좋지 않았던 결과와 같은 관점에서 생각할 수 있을 것이다.
이 연구는 미세 관류의 장애에 의해 발생한 돌발성난청의 연구들과 같은 관점에서 가설을 세워서 연구를 진행하였지만 현재 돌발성난청의 기전은 정확히 알려져 있지 않았고 미세관류 이외에도 바이러스가 와우신경 및 하전정신경을 선택적으로 침범했을 가능성 등의 다른 기전으로 발생하였을 가능성도 있다. 그러므로 vHIT에서 PC의 기능이 저하되었다고 하더라도 모든 환자가 미세관류로 인하여 돌발성난청이 발생하였다고 확신 할 수 없다는 점에서 한계점이 있다.
후향적으로 의무기록을 분석한 연구이기 때문에 원하는 임상 정보를 모두 얻지 못하여 분석 및 해석에 제한점이 있다. 이 연구 기관에서 모든 돌발성환자에서 vHIT를 포함한 다른 전정기능검사를 일률적으로 시행하지는 않았기 때문에 여러 검사를 종합하여 분석하지 못하였다. 돌발성난청이 있을 때 어지럼을 호소하는 경우에 기본적으로 안진검사를 시행을 한 후에 전정기능검사를 시행 여부를 결정하였다. 이상 소견이 없으면 추가적인 전정기능검사를 진행하지 않았고, 전형적인 BPPV인 경우는 이석치환술을 시행하고 추가 검사는 하지 않는 경우가 대부분이다. 하지만 자발 안진이 관잘되는 등 일측성 전정기능 저하가 동반되는 것으로 의심되거나 전형적인 BPPV와는 다른 안진 양상이 있을 때, 혹은 치료를 반복적으로 시행한 후에도 호전이 없는 경우 추가적인 전정기능평가를 시행하였다. 따라서 안진이 없고 다른 전정기능 평가가 모두 정상인데 vHIT의 PC 기능만 이상 소견이 있는 환자는 포함되지 않았다. 하지만 다른 전정기능검사의 결과가 없어 심도 있는 분석을 하고 단정적으로 결과를 해석하는 데에는 제한점이 있다.
또한 vHIT 결과에서 수평반고리관에 비해 수직반고리관에 대한 결과는 환자의 순응도나 검사자의 숙련도에 따라 신뢰도에 문제가 있을 수 있다. 그러므로 vHIT 결과만으로 PC 기능을 평가하기에는 정확도가 떨어질 수 있어 하전정신경기능을 반영하는 경부 전정유발근전위(cervical vestibular evoked myogenic potential, cVEMP) 결과를 함께 분석해보면 정확한 평가가 가능했을 수 있지만 후향적 연구로 많은 환자들에서 cVEMP 정보를 얻을 수가 없었다.
돌발성난청에서 PC BPPV를 동반하는 경우 여러 가지 논란이 될 수 있는데, 이 연구에서 돌발성난청에 PC BPPV가 동반되고 vHIT에서 PC가 비정상 소견을 보인 환자 17명이 group 2에 포함되었다. PC BPPV이 확인되나 vHIT에서 PC 정상이 환자는 제외하였다. 그러나 전형적인 BPPV인 경우는 이석치환술만을 시행하고 추가 검사(vHIT)를 시행하지 않은 경우가 많아서 PC BPPV 동반된 어지럼을 호소한 돌발성난청 환자가 후향적 연구의 단점으로 상당수 누락되었을 수 있다. PC BPPV만이 동반된 돌발성난청 환자군과 비교하는 연구가 추가적으로 시행된다면 유용한 정보를 얻을 수 있을 것이다.
이외에도 혈액검사를 하지 않은 환자를 제외하여 일부 환자들이 분석에서 제외되었을 수 있으며 많은 환자를 대상으로 하지 못했다는 한계점이 있다. 확인되지 않은 기저질환이 있을 수도 있고 분석에 포함된 모든 환자에게 magnetic resonance imaging이나 전정기능 평가를 시행하지는 않았기 때문에 돌발성난청의 다른 원인 질환이 모든 환자에서 배제되지 않았을 가능성이 있다. 또한 고막 내 스테로이드 주입술을 함께 시행한 군이 있어 치료법이 통일되지 않았다는 점도 고려하여야 한다.
그럼에도 불구하고 현재까지 후반고리관의 기능과 돌발성난청 예후의 관련성을 연구한 문헌은 거의 없고 통계적으로 유의미한 결과를 얻었다는 데 의의가 있다. 이 연구의 결과는 앞서 언급한 제한점들이 있지만 돌발성난청의 원인 중 와우관류장애 가설의 근거가 될 수 있을 것이고, 이를 통해 후반고리관 기능을 돌발성난청의 회복 예측인자로 제안할 수 있다.
결 론
특발성돌발성난청 환자에서 비디오두부충동검사에서 후반고리관의 기능이 저하되어 있을 경우 후반고리관 기능이 정상인 돌발성난청 환자와 비교하여 치료 후 청력 회복 결과가 좋지 않았다. 어지럼을 동반한 돌발성난청 환자 중에서도 후반고리관의 기능이 저하 되어있는 환자군이 나쁜 예후를 보였다. 따라서 어지럼을 동반한 돌발성난청 환자를 진료할 때 후반고리관 기능이 함께 저하된 것을 돌발성난청의 나쁜 예후 인자의 하나로 고려할 수 있을 것이고, 환자와의 상담에서 도움이 될 수 있을 것으로 생각한다. 또한 향후 보다 많은 환자를 대상으로 잘 고안된 전향적인 연구가 필요할 것이다.
ARTICLE INFORMATION
-
저자들은 이 논문과 관련하여 이해관계의 충돌이 없음을 명시합니다.
Fig. 1.Pre- and posttreatment mean pure tone audiometry (PTA) threshold and speech discrimination (SD). Posttreatment PTA threshold were significantly improved in groups 1 and 3 compared to pretreatment. Posttreatment PTA threshold in group 2 was decreased but it was not statistically significant. Bar indicates mean with 95% confidence interval. Group 1, sudden sensorineural hearing loss (SSNHL) without dizziness; group 2, SSNHL with dizziness and impaired PC function; group 3, SSNHL with dizziness and normal PC function.
Fig. 2.Comparison of mean pure tone audiometry (PTA) threshold change and speech discrimination (SD) improvement in three groups. Group 2 showed significantly poorer hearing improvement compared to group 1 (p=0.009). Bar indicates mean with 95% confidence interval. Group 1, sudden sensorineural hearing loss (SSNHL) without dizziness; group 2, SSNHL with dizziness and impaired PC function; group 3, SSNHL with dizziness and normal PC function.
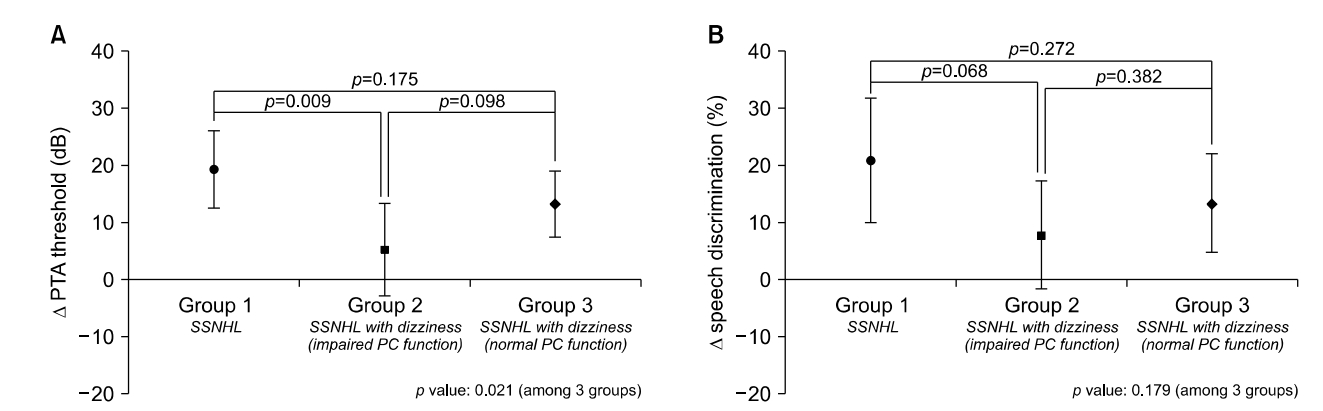
Table 1.Siegel’s criteria of hearing recovery in sudden sensorineural hearing loss [12]
|
Type |
Hearing recovery |
|
Complete recovery |
Final hearing better than 25 dB |
|
Partial recovery |
More than 15 dB gain and final hearing 25–45 dB |
|
Slight improvement |
More than 15 dB gain, final hearing poorer than 45 dB |
|
No recovery |
Less than 15 dB gain, final hearing poorer than 75 dB |
Table 2.Demographics and characteristics of sudden sensorineural hearing loss patients
|
Characteristic |
Group 1 (n=32) |
Group 2 (n=33) |
Group 3 (n=43) |
p-value |
|
Age (yr) |
47.2±2.4 |
55.9±1.9 |
50.5±2.5 |
0.052 |
|
Sex, male:female |
17:15 |
15:18 |
14:29 |
0.189 |
|
Onset of initial treatment (day) |
9.1±2.7 |
10.0±3.1 |
9.6±2.2 |
0.977 |
|
Pre PTA (dB) |
42.8±2.6 |
64.2±4.8 |
50.4±4.4 |
0.003 |
|
Pre SD (%) |
70.1±4.8 |
40.8±6.9 |
58.6±6.0 |
0.006 |
|
HTN |
8 |
12 |
9 |
0.310 |
|
DM |
4 |
8 |
8 |
0.476 |
|
Cholesterol>240 mg/dL |
1 |
9 |
2 |
0.002 |
Table 3.Recovery rates of three groups according to Siegel’s criteria
|
Variable |
Group 1 (n=32) |
Group 2 (n=33) |
Group 3 (n=43) |
p-value |
|
Complete recovery (A) |
18 (56.3) |
6 (18.2) |
20 (46.5) |
|
|
Partial recovery (B) |
3 (9.4) |
4 (12.1) |
2 (4.7) |
|
|
Slight recovery (C) |
0 (0) |
3 (9.1) |
6 (14.0) |
|
|
No recovery |
11 (34.4) |
20 (60.6) |
15 (34.9) |
|
|
A+B/C+D |
21/11 (65.6) |
10/30 (19.3) |
22/42 (52.5) |
0.016 |
|
A+B+C/D |
21/11 (65.6) |
13/20 (39.4) |
28/15 (65.1) |
0.043 |
REFERENCES
- 1. Kim CH, Shin JE, Park HJ, Koo JW, Lee JH. Concurrent posterior semicircular canal benign paroxysmal positional vertigo in patients with ipsilateral sudden sensorineural hearing loss: is it caused by otolith particles? Med Hypotheses 2014;82:424–7.ArticlePubMed
- 2. Chau JK, Lin JR, Atashband S, Irvine RA, Westerberg BD. Systematic review of the evidence for the etiology of adult sudden sensorineural hearing loss. Laryngoscope 2010;120:1011–21.ArticlePubMed
- 3. Aimoni C, Bianchini C, Borin M, Ciorba A, Fellin R, Martini A, et al. Diabetes, cardiovascular risk factors and idiopathic sudden sensorineural hearing loss: a case-control study. Audiol Neurootol 2010;15:111–5.ArticlePubMed
- 4. Kim YH, Lee DK, Seok JI. Sudden deafness concurrent with ipsilateral benign paroxysmal positional vertigo. Res Vestib Sci 2011;10:74–6.
- 5. Byl FM. Seventy-six cases of presumed sudden hearing loss occurring in 1973: prognosis and incidence. Laryngoscope 1977;87(5 Pt 1):817–25.ArticlePubMed
- 6. Mattox DE, Simmons FB. Natural history of sudden sensorineural hearing loss. Ann Otol Rhinol Laryngol 1977;86(4 Pt 1):463–80.ArticlePubMed
- 7. Sheehy JL. Vasodilator therapy in sensory-neural hearing loss. Laryngoscope 1960;70:885–914.ArticlePubMed
- 8. Chang SL, Hsieh CC, Tseng KS, Weng SF, Lin YS. Hypercholesterolemia is correlated with an increased risk of idiopathic sudden sensorineural hearing loss: a historical prospective cohort study. Ear Hear 2014;35:256–61.ArticlePubMed
- 9. Kim C, Sohn JH, Jang MU, Hong SK, Lee JS, Kim HJ, et al. Ischemia as a potential etiologic factor in idiopathic unilateral sudden sensorineural hearing loss: analysis of posterior circulation arteries. Hear Res 2016;331:144–51.ArticlePubMed
- 10. Marcucci R, Alessandrello Liotta A, Cellai AP, Rogolino A, Berloco P, Leprini E, et al. Cardiovascular and thrombophilic risk factors for idiopathic sudden sensorineural hearing loss. J Thromb Haemost 2005;3:929–34.ArticlePubMed
- 11. Quaranta N, Squeo V, Sangineto M, Graziano G, Sabbà C. High total cholesterol in peripheral blood correlates with poorer hearing recovery in idiopathic sudden sensorineural hearing loss. PLoS One 2015;10:e0133300.ArticlePubMedPMC
- 12. Schreiber BE, Agrup C, Haskard DO, Luxon LM. Sudden sensorineural hearing loss. Lancet 2010;375:1203–11.ArticlePubMed
- 13. Siegel LG. The treatment of idiopathic sudden sensorineural hearing loss. Otolaryngol Clin North Am 1975;8:467–73.ArticlePubMed
- 14. Sidman JD, Prazma J, Pulver SH, Pillsbury HC 3rd. Cochlea and heart as end-organs in small vessel disease. Ann Otol Rhinol Laryngol 1988;97:9–13.ArticlePubMed
- 15. Wen-yan Z, Yan-hong D, Wandong S, Lu W, Xia G. Relationship between sudden sensorineural hearing loss and vascular risk factors. J Otol 2009;4:55–8.Article
- 16. Passamonti SM, Di Berardino F, Bucciarelli P, Berto V, Artoni A, Gianniello F, et al. Risk factors for idiopathic sudden sensorineural hearing loss and their association with clinical outcome. Thromb Res 2015;135:508–12.ArticlePubMed
- 17. Choi YJ, Gong SH, Choi SI, Yu GH, Lim YS, Park SW, et al. The value of cardiovascular risk factors in predicting hearing recovery of sudden sensorineural hearing loss. Korean J Otorhinolaryngol-Head Neck Surg 2016;59:495–501.Article
- 18. Hawkins JE Jr. The role of vasoconstriction in noise-induced hearing loss. Ann Otol Rhinol Laryngol 1971;80:903–13.ArticlePubMed
- 19. Pirodda A, Brandolini C, Ferri GG, Modugno GC, Esposti DD, Borghi C. Inner ear dysfunction of uncertain origin: a multidisciplinary approach could give something more. Med Hypotheses 2009;72:188–9.ArticlePubMed
- 20. Chon KM, Cho KS, Lee IW, Choi JS, Wang SG, Goh EK. Sudden deafness in the elderly. Korean J Otorhinolaryngol-Head Neck Surg 2004;47:626–31.
- 21. Edizer DT, Çelebi Ö, Hamit B, Baki A, Yiğit Ö. Recovery of idiopathic sudden sensorineural hearing loss. J Int Adv Otol 2015;11:122–6.ArticlePubMed
- 22. Rauch SD, Clinical practice. Idiopathic sudden sensorineural hearing loss. N Engl J Med 2008;359:833–40.ArticlePubMed
Citations
Citations to this article as recorded by

- Artificial Neural Network-Assisted Classification of Hearing Prognosis of Sudden Sensorineural Hearing Loss With Vertigo
Sheng-Chiao Lin, Ming-Yee Lin, Bor-Hwang Kang, Yaoh-Shiang Lin, Yu-Hsi Liu, Chi-Yuan Yin, Po-Shing Lin, Che-Wei Lin
IEEE Journal of Translational Engineering in Healt.2023; 11: 170. CrossRef - Vestibular mapping in Ramsay-Hunt syndrome and idiopathic sudden sensorineural hearing loss
Joon-Pyo Hong, Jung-Yup Lee, Min-Beom Kim
European Archives of Oto-Rhino-Laryngology.2023; 280(12): 5251. CrossRef - A Comparative Analysis of the Vestibulocochlear Function in Patients with Isolated Semicircular Canal Hypofunction Using a Video Head Impulse Test
Yu Jung Park, Min Young Lee, Ji Eun Choi, Jae Yun Jung, Jung Hwa Bahng
Research in Vestibular Science.2023; 22(2): 34. CrossRef - Video head impulse test for the assessment of vestibular function in patients with idiopathic sudden sensorineural hearing loss without vertigo
N Battat, O J Ungar, O Handzel, R Abu Eta, Y Oron
The Journal of Laryngology & Otology.2023; 137(12): 1374. CrossRef - Vestibular mapping assessment in idiopathic sudden sensorineural hearing loss
Hee Won Seo, Jae Ho Chung, Hayoung Byun, Seung Hwan Lee
Ear & Hearing.2022; 43(1): 242. CrossRef - Association of Metabolic Syndrome with Sensorineural Hearing Loss
Hwa-Sung Rim, Myung-Gu Kim, Dong-Choon Park, Sung-Soo Kim, Dae-Woong Kang, Sang-Hoon Kim, Seung-Geun Yeo
Journal of Clinical Medicine.2021; 10(21): 4866. CrossRef






 KBS
KBS
 PubReader
PubReader ePub Link
ePub Link Cite
Cite